Podatność na cukrzycę wiąże się nie tylko z nadwagą, ale też lokalizacją tkanki tłuszczowej w organizmie.
Konrad Siuda
Cukrzyca i otyłość idą w parze, a liczba osób, których dotyczą oba te problemy, stale rośnie. Szacuje się, że w USA 2/3 populacji ma nadwagę lub jest otyłe. Podobny trend zaznacza się w Europie. Na początku stulecia na cukrzycę dorosłych chorowało 171 milionów ludzi w skali globu. Naukowcy oceniają, że w roku 2030 ta liczba osiągnie 360 milionów. Zrozumienie mechanizmów choroby, jej związków z nadwagą i insulinoopornością, pozwoli opracować skuteczniejsze metody profilaktyki cukrzycy.
Większe BMI, większe problemy
Cukrzyca opisywana jest jako schorzenie polegające na obniżonej produkcji insuliny w trzustce i oporności tkanek na jej działanie. Nie znaczy to, że nadmiar tkanki tłuszczowej przekłada się wprost na hiperglikemię. Wyspy trzustkowe są w stanie produkować wystarczającą ilość insuliny, by skutecznie regulować poziom glukozy we krwi, nawet przy upośledzonej reakcji tkanek na insulinę. Cukrzyca rozwija się, gdy komórki wysp nie są w stanie kompensować wrażliwości tkanek zwiększoną produkcją insuliny. Oporność na insulinę prowadzi do podwyższonego poziomu kwasów tłuszczowych we krwi, obniżenia transportu glukozy do mięśni i upośledzenia rozpadu tłuszczów, co w następstwie powoduje nadmierną produkcję glukozy w wątrobie. Każda otyła osoba ma pewnego stopnia oporność na insulinę.
Zmniejszona wrażliwość tkanek na insulinę pojawia się naturalnie w czasie pokwitania, ciąży i wraz ze starzeniem się organizmu. W czasie naszego życia zmienia się także styl życia, aktywność fizyczna czy ilość spożywanego cukru. Za jeden z głównych czynników zmieniających nasz metabolizm uznaje się nadwagę.
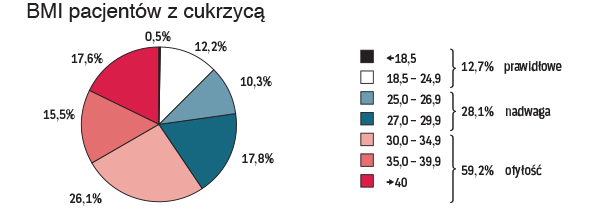
Oporność na insulinę jest funkcją BMI i rośnie wraz ze wzrostem tego wskaźnika. BMI (Body Mass Index) to współczynnik określający masę ciała w relacji do wzrostu. Oblicza się go przez podzielenie masy ciała w kilogramach przez podniesiony do kwadratu wzrost w metrach. Wartości pomiędzy 18,5 i 24,9 są uznawane za prawidłowe, 25–29,9 uznaje się za nadwagę, powyżej 30 za otyłość, a powyżej 40 za otyłość znacznego stopnia. Im wyższy BMI, tym większe konsekwencje zdrowotne.
Oporny tłuszcz na brzuchu
Podatność na cukrzycę zależy także od lokalizacji tkanki tłuszczowej w organizmie. Osoby o sylwetce typu jabłka, gdzie tłuszcz gromadzi się wokół brzucha i klatki piersiowej, mają wyższą insulinooporność niż te, u których tkanka tłuszczowa gromadzi się na peryferiach ciała w tkance podskórnej.
Różnice w dystrybucji tkanki tłuszczowej w obrębie sylwetki wynikają z różnego typu adypocytów, czyli komórek tłuszczowych. Tkanka tłuszczowa tworząca się w obrębie brzucha jest zależna od genów i kontrolowanych przez nie białek. W otyłości typu jabłka adypocyty (komórki tłuszczowe) w otrzewnej wydzielają więcej hormonu adyponektyny niż te zlokalizowane w tkance podskórnej. Tłuszcz w okolicach brzucha jest bardziej odporny na działanie insuliny i dlatego jest istotniejszy w mechanizmie wytwarzania insulinooporności.
Otyłość i genetyka
W 2007 roku brytyjscy naukowcy odkryli gen podatności na otyłość, czyli FTO (fat mass and obesity associated gene). Około 16 proc. Europejczyków jest homozygotycznych, czyli posiada oba allele wysokiego ryzyka otyłości tego genu, co oznacza wagę o 3–4 kilogramy wyższą niż normalna. Jednak nawet posiadanie obu alleli wysokiego ryzyka genu FTO przy utrzymaniu prawidłowej masy ciała nie przekłada się w przypadku Europejczyków na zwiększone ryzyko cukrzycy typu 2. Patofizjologiczny mechanizm cukrzycy typu 2 pozostaje dyskusyjny, jednak jasne jest, że wraz z coraz większą ilością odkładanego tłuszczu spada wrażliwość tkanek na insulinę.
Wiele osób predestynowanych do rozwoju cukrzycy typu 2 ma skłonność do gromadzenia tłuszczu trzewnego. Osoby te mają upośledzoną zdolność do gromadzenia tłuszczu w tkance podskórnej. Skrajnym przykładem ilustrującym ten mechanizm jest lipodystrofia. Osoby dotknięte tą chorobą nie mają możliwości gromadzenia tłuszczu w tkance podskórnej i jakikolwiek przybytek wagi powoduje gromadzenie tłuszczu w jamie brzusznej oraz w narządach gdzie nie powinien się znajdować, np. w wątrobie. Osoby te wykazują znaczny stopień oporności tkanek na insulinę. Na drugim skraju są osoby, zwłaszcza kobiety, które mimo BMI świadczącego o znacznej otyłości mają prawidłowy poziom we krwi lipidów i cukru oraz prawidłową wrażliwość tkanek na insulinę. Osoby te wyróżniają się innym rozkładem tkanki tłuszczowej, czyli dominacją podskórnego gromadzenia tłuszczu.
Jabłko czy gruszka?
Badania prowadzone w USA i Kanadzie wykazały, że częstość występowania cukrzycy wyraźnie koreluje ze stopniem i typem otyłości. Zebrano grupę 15 532 kobiet należących do grup TOPS Club – organizacji charytatywnej zajmującej się pomocą w pozbyciu się nadwagi. Znaczny stopień otyłości zwiększał prawdopodobieństwo cukrzycy ponadtrzykrotnie. W podobnym stopniu typ otyłości był powiązany z cukrzycą. Osoby o budowie jabłka, czyli tkance tłuszczowej zlokalizowanej w okolicach brzucha i klatki piersiowej, trzy razy częściej chorowały na cukrzycę niż te o typie gruszki, czyli dominującej tkance tłuszczowej obwodowej. Porównując oba typy sylwetki, u 62 proc. kobiet z otyłością typu centralnego stwierdzono cukrzycową krzywą tolerancji glukozy, podczas gdy nie stwierdzono podejrzeń cukrzycy w badaniach laboratoryjnych pośród osób z obwodowym typem otyłości. Połączenie obu czynników ryzyka, czyli sylwetki typu jabłko i znacznego stopnia otyłości, powodowało dziesięciokrotnie większe ryzyko w stosunku do osób o prawidłowej masie ciała.
Podatność na cukrzycę zależy również od rasy. Mieszkańcy południowej Azji mają większą skłonność do cukrzycy wywołanej otyłością. Ryzyko, jakie mają osoby rasy białej przy BMI 30 kg/m2, południowi Azjaci wykazują już przy BMI 22 kg/m2, a Chińczycy przy BMI 25 kg/m2. Tłumaczy się to mniejszą „pojemnością” podskórnej przestrzeni tłuszczowej i wcześniejszym „przelaniem” się tego tłuszczu do obszaru trzewnego.
Różnice są widoczne także pomiędzy płciami. Mężczyźni rozwijają cukrzycę przy niższym BMI niż kobiety. To również spowodowane jest większym potencjałem gromadzenia tłuszczu w tkance podskórnej u kobiet.
Ratunek w operacji i diecie?
BMI pacjentów z cukrzycą
Sama dieta również okazuje się skuteczna. W grupie badanej w Newcastle u 11 pacjentów stwierdzono normalizację poziomu glukozy po tygodniu diety 600 kcal/dzień. Poziom wątrobowych trójglicerydów spadł o 30 proc. Choć spadek wagi był jedynie 4 proc. Odpowiedź wątroby na insulinę poprawiła się średnio od 43 do 74 proc. Oczywiste jest, że tak restrykcyjna dieta jest możliwa do zastosowania przez krótki czas, jednak efekty tego badania, choć wymagają potwierdzenia, wydają się obiecujące.
Tekst ukazał się w „Rzeczpospolitej” 5 marca 2018

Najnowsze komentarze